Co to są meningokoki:- meningokoki objawy: grypopodobne, oponowe (sztywność karku, drgawki, światłowstręt, senność) i sepsa (wysypka, przyspieszone tętno i oddech, zimna i blada skóra);
- możliwe powikłania: niewydolność narządów, niedosłuch/uszkodzenie słuchu, padaczka, encefalopatia (uszkodzenie mózgu);
- śmiertelność meningokoków: średnio 10%, ale przy sepsie sięga 70% (z połową zgonów w ciągu doby);
- meningokoki jak się można zarazić: drogą kropelkową i przez bezpośredni kontakt z nosicielem;
- profilaktyka: szczepienia na meningokoki typu B i/lub ACWY (zależnie od regionu).
Na meningokoki szczepienie oferujemy solo lub w atrakcyjnym pakiecie dla podróżnych (sprawdź cennik).
Co to są meningokoki i jak się rozprzestrzeniają?
Meningokoki, dwoinki zapalenia opon mózgowo-rdzeniowych albo bakterie Neisseria meningitidis – wszystkie te określenia dotyczą tych samych drobnoustrojów chorobotwórczych, które gromadzą się na powierzchni błon śluzowych gardła i nosa człowieka i szerzą się drogą kropelkową. Zakażenie meningokokami może mieć więc następujące przyczyny:
- pocałunek
- kaszel/kichanie,
- dzielenie się jedzeniem,
- korzystanie z tych samych naczyń/sztućców,
- spanie w obiekcie zamieszkania zbiorowego (w akademikach, schroniskach, hotelach),
- przebywanie w zatłoczonych miejscach (na pielgrzymkach, bazarach, pubach czy w świątyniach),
- praca jako personel medyczny, zajmujący się opieką nad pacjentami z inwazyjną chorobę meningokokową.
Pneumokoki a meningokoki
Meningokoki (Neisseria meningitidis) i pneumokoki (Streptococcus pneumoniae) to dwie różne bakterie o podobnej nazwie. Inwazyjna choroba meningokokowa charakteryzuje się szybszym rozwojem objawów i częściej wywołuje zapalenie opon mózgowo-rdzeniowych u osób młodych i bez schorzeń współistniejących. Tym, co łączy pneumokoki a meningokoki, jest rezerwuar (wyłącznie człowiek) i sposób transmisji (droga kropelkowa).
Jedynym naturalnym środowiskiem, tj. rezerwuarem meningokoków jest organizm ludzki. Szacuje się, że do 20% populacji (szczególnie w przedziale wiekowym 15-24 lata) stanowią bezobjawowi nosiciele tych bakterii. W obiektach przebywania/zamieszkania zbiorowego, jak akademiki, przedszkola, koszary czy więzienia, odsetek ten sięga nawet 70%[1].
Meningokoki gdzie występują i ile zakażeń wywołują?
Do tej pory udało się wyróżnić 12 grup bakterii Neisseria meningitidis. Poszczególne szczepy różnią się głównie budową. Pięć z nich (meningokoki ACWY oraz meningokoki typu B) zostało uznanych za najbardziej niebezpieczne dla człowieka. Poniższa mapa przedstawia zasięg ich występowania.
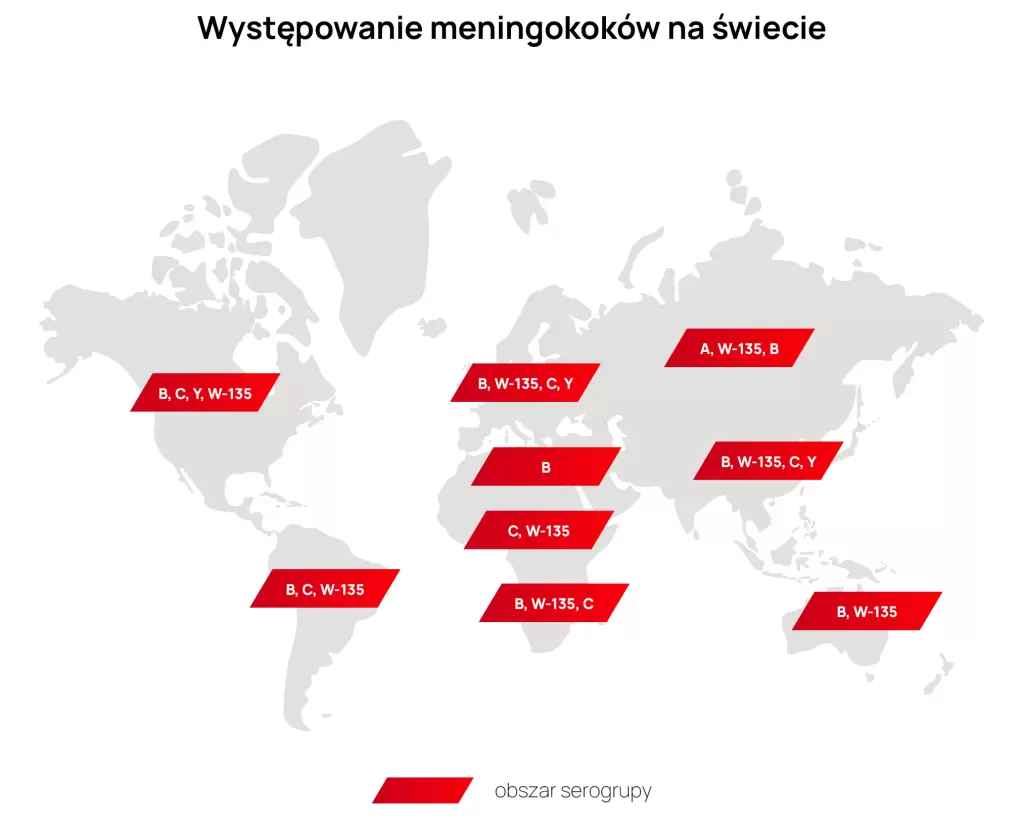 Meningokoki gdzie występują?
Meningokoki gdzie występują?
Każdego roku w Polsce odnotowuje się średnio 100-200 przypadków inwazyjnej choroby meningokokowej, szczególnie na początku roku. Dla porównania, w skali globalnej mówi się o 1,2 mln zakażeń i 135 tys. zgonów w wyniku infekcji[2].
Meningokoki ACWY i typu B
O tym, jaka szczepionka na meningokoki przyda się w danym regionie, decyduje występujący tam typ bakterii:
- Meningokoki typu A – przed wprowadzeniem szczepień, meningokoki te powodowały cykliczne epidemie w tzw. „pasie zapalenia opon mózgowych” w Afryce Subsaharyjskiej. Obecnie występuje głównie w Azji; zagraża m.in. osobom wybierającym się na Hadżdż[3].
- Meningokoki typu B – jeśli chodzi o te meningokoki statystyki ECDC mówią, że są one główną przyczyną inwazyjnej choroby w Europie (ponad 60% przypadków)[4]. Pojawia się szczególnie w krajach szczepiących się przeciw serogrupie C, a także w Australii, Nowej Zelandii i Ameryce Północnej.
- Meningokoki typu C – są drugą (po B) grupą meningokoków odpowiadającą za zachorowania na IChM w Polsce; odznaczają się większą zjadliwością[5]. Obecnie meningokoki typu C odpowiadają też za większość zakażeń w pasie zapalenia opon mózgowych – szczególnie w porze suchej trwającej średnio od grudnia do czerwca.
- Meningokoki typu W-135 i Y – w ostatnim czasie odnotowuje się coraz więcej tych infekcji w regionie europejskim, szczególnie wśród osób w wieku 65+[6]. Po wprowadzeniu szczepień w Afryce na meningokoki A, w pasie zapalenia opon mózgowo-rdzeniowych wzrosła częstotliwość zakażeń W-135 oraz Y.
Kluczowe jest dopasowanie immunizacji do najnowszych danych epidemiologicznych, dlatego na szczepienie warto zgłosić się do doświadczonych lekarzy w TropicalMed.
Ze względu na wysokie ryzyko zakażenia w miejscach takich jak m.in. akademiki, na meningokoki szczepienie wykonuje się obowiązkowo wśród studentów, m.in. we Francji czy USA. Ogranicza to rozprzestrzenianie się drobnoustrojów chorobotwórczych w zamkniętych społecznościach. Dlaczego to takie ważne?
Jak przebiega zakażenie meningokokami w każdym wieku?
Zakażenie może być bezobjawowe, przybrać łagodną formę zapalenia spojówek czy cewki moczowej albo wywołać inwazyjną chorobę meningokokową (IChM). Po przedostaniu się do organizmu człowieka, meningokoki osadzają się na błonach śluzowych gardła i nosa i namnażają się. Okres wylęgania trwa od 2 do 10 dni, po czym mogą pojawić się objawy podobne do przeziębienia (gorączka, osłabienie, bóle mięśni i stawów, złe samopoczucie).
Następnie bakterie wnikają do krwiobiegu, gdzie wywołują posocznicę (20-30% przypadków) i/lub do płynu mózgowo-rdzeniowego, powodując zapalenie opon mózgowo-rdzeniowych (30-60% przypadków)[7].
Zapalenie opon mózgowo-rdzeniowych
Przy zapaleniu opon mózgowo-rdzeniowych wywołanych przez meningokoki objawy u dorosłych i dzieci mogą się nieco różnić. Najczęściej pojawiające się symptomy to:
- ból głowy,
- sztywność karku,
- wymioty i nudności,
- nagła, wysoka gorączka,
- nadwrażliwość na światło,
- dezorientacja, zaburzenia świadomości.
Meningokoki objawy u dzieci: oznaką zapalenia opon mózgowych u najmłodszych może być też drażliwość i nadmierny płacz i odginanie głowy do tyłu czy wypukłe, pulsujące ciemiączko.
Sepsa meningokokowa
Przy posocznicy wywołanym przez meningokoki objawy u dorosłych i dzieci są dość podobne. Są to przede wszystkim:
- przyspieszony oddech,
- ekstremalne zmęczenie,
- nudności (z wymiotami lub bez),
- ból mięśni, stawów i klatki piersiowej,
- wysoka gorączka z dreszczami, którym towarzyszą zimne dłonie i stopy,
- wysypka wybroczynowa (pojawiająca się z reguły na późniejszym etapie choroby).
Test szklanki meningokoki
Wywołana przez meningokoki wysypka nie blednie pod naciskiem. Można więc wykonać domowy test na meningokoki, wykorzystując szklankę (lub inny przezroczysty przedmiot), do uciśnięcia plamki i sprawdzenia, czy następuje odbarwienie. Jeśli nie, należy podejrzewać sepsę.
Wywołana przez meningokoki wysypka ma najczęściej formę ciemnofioletowych punkcików, które mogą z czasem zlewać się w większe plamy. Należy pamiętać, że jest ona objawem rozwiniętej choroby, kiedy na skuteczne leczenie może być już za późno. Dlatego ważne jest natychmiastowe zgłoszenie się do lekarza, tuż po rozpoznaniu pierwszych charakterystycznych objawów inwazyjnej choroby.
Powikłania i śmiertelność
Meningokoki przedostają się do krwiobiegu, więc mogą zainfekować każdy narząd. Powikłania po IChM mogą być zarówno trwałe (np. uszkodzenie mózgu, utrata słuchu, martwica kończyny, niewydolność nerek), jak i tymczasowe (np. zapalenie płuc).
Choroba może też doprowadzić do zgonu; współczynnik śmiertelności waha się od 10 do 15%, nawet jeśli szybko podejmie się leczenie[8]. Przy sepsie odsetek ten jest zdecydowanie wyższy, sięgający nawet 70%[9].
Meningokoki leczenie: jak pomóc osobie chorej na IChM?
Ostrzeżenie dotyczące samoleczenia
Podejrzewając meningokoki leczenie należy zostawić lekarzowi, który dokona diagnozy, a następnie dopasuje leczenie do potrzeb i indywidualnych predyspozycji zdrowotnych pacjenta (m.in. alergii). Informacje na niniejszej stronie mają charakter informacyjny i ogólny – nie mogą zastąpić spersonalizowanej porady lekarskiej.
Test szklanki meningokoki to domowy sposób rozpoznania choroby. W profesjonalnej diagnostyce przeprowadza się wywiad lekarski oraz badanie próbek krwi i/lub płynu mózgowo-rdzeniowego.
Jeśli test na meningokoki okaże się pozytywny, niezbędna jest odpowiednia antybiotykoterapia. Najlepsze efekty przynosi szybkie leczenie, najlepiej do 7 dni po kontakcie z zakażonym. Podczas chemioprofilaktyki/leczenia pacjent przyjmuje jeden z medykamentów:
Profilaktyka poekspozycyjna meningokoki: leki o działaniu profilaktycznym są przyjmowane zazwyczaj jednorazowo lub w ciągu dwudniowej kuracji[13]. To rozwiązanie doraźne, które w przeciwieństwie do szczepienia na meningokoki, nie zapewnia długotrwałej odporności na chorobę spowodowaną tymi bakteriami.
Jak już wspomniano, przy chorobie wywołanej przez meningokoki leczenie może nie przynieść oczekiwanych rezultatów. Zakażenie może zakończyć się zgonem nawet przy odpowiedniej i szybkiej interwencji lekarskiej. Z tego względu profilaktyka, tj. unikanie przebywania w zbyt zatłoczonych miejscach oraz szczepienie przeciw meningokokom, jest zdecydowanie bezpieczniejszą metodą dbania o zdrowie. Co warto wiedzieć w tej kwestii?
Jakie wyróżniamy rodzaje szczepionek na meningokoki?
W Polsce dostępne są preparaty poli- lub monowalentne, czyli chroniące przed pojedynczym lub więcej niż jednym typem meningokoków. Żaden z nich nie jest szczepionką "żywą", co wpływa na ich bezpieczeństwo.
| Meningokoki typu B szczepionka | Meningokoki typu C szczepionka | Meningokoki ACWY szczepionka |
| NeisVac-C | |
Każda szczepionka na meningokoki dla dorosłych, seniorów i dzieci dostępna w TropicalMed została opisana na naszym blogu. Kliknij w odpowiedni odnośnik, by dowiedzieć się więcej na ich temat.
 Rodzaje szczepionek na meningokoki
Rodzaje szczepionek na meningokokiW skutecznej profilaktyce ważny jest nie tylko wybór preparatu, ale i terminu immunizacji. Kiedy się szczepi na meningokoki w celu zachowania zdrowia i uniknięcia inwazyjnej choroby wywołanej przez te bakterie?
Kiedy szczepić na meningokoki i dla kogo to ważne?
Jak już wspomniano, najwięcej przypadków IChM odnotowuje się w Polsce zimą. Wizytę najlepiej zaplanować pod koniec jesieni – organizm potrzebuje bowiem około miesiąca na wytworzenie odporności po szczepieniu. Należy pamiętać, że w TropicalMed przyjmujemy pacjentów od 3. roku życia; to szczególnie ważne:
- dla palaczy tytoniu,
- dla osób z osłabioną odpornością,
- przed podjęciem służby wojskowej,
- przed zbliżającym się sezonem zakażeń
- przed rozpoczęciem pracy w służbie zdrowia,
- przed wydarzeniem masowym (jak np. festiwal, pielgrzymka, igrzyska, kongres),
- przed zakwaterowaniem w obiekcie zamieszkania zbiorowego (jak np. akademik, hotel),
- przed podróżą do regionów powszechnego występowania meningokoków (np. afrykański pas meningokokowy).
 Szczepienie przeciw meningokokom jest ważne dla podróżnych
Szczepienie przeciw meningokokom jest ważne dla podróżnychWedług ECDC, najwyższa zapadalność na inwazyjną chorobę meningokokową występuje u małych dzieci (do 5. roku życia) oraz nastolatków i młodych dorosłych (w wieku 15-24 lata)[14]. Wzmożone ryzyko występuje też u seniorów, wśród których współczynnik śmiertelności jest najwyższy.
Osłabienie układu odpornościowego (np. z wiekiem czy przez HIV) i układu oddechowego (np. przez palenie) ułatwia meningokokom "wtargnięcie" do organizmu. Szczepionka na meningokoki dla dorosłych jest zatem równie zasadna co dla dzieci. Często jest ona nie tylko gwarantem zdrowia, ale i swobodnego podróżowania.
Obowiązkowe szczepienia na meningokoki
W krajach takich jak np. Arabia Saudyjska, szczepienie przeciwko meningokokom może być wymagane w określonych przypadkach (np. pielgrzymka)[15]. Osoby, które nie posiadają certyfikatu szczepienia na meningokoki (sprawdź: żółta książeczka) mogą spotkać się z:
- przymusowym szczepieniem na granicy,
- zakazem wjazdu do kraju,
- kwarantanną.
Koszt szczepienia na meningokoki i/lub kwarantanny jest oczywiście pokrywany przez podróżnego. Immunizacja przed podróżą chroni więc nie tylko zdrowie, ale i portfel. TropicalMed to miejsce, gdzie można wykonać szczepienie (dostępne na miejscu) wraz z obowiązkową kwalifikacją medyczną oraz wyrobić żółtą książeczkę – a to wszystko na jednej wizycie! Jak się ona odbywa?
Jak przeprowadzamy szczepienia na meningokoki?
Na początku wizyty w TropicalMed odbywa się kwalifikacja medyczna, podczas której decydujemy, jaka szczepionka na meningokoki będzie najodpowiedniejsza dla danego pacjenta. W wyborze uwzględniamy wszelkie przeciwwskazania zdrowotne (głównie alergie, nadwrażliwości) oraz ograniczenia wiekowe. Przykładowo, na meningokoki typu B szczepionka jest dostępna dopiero od 10. roku życia.
Niezależnie od wybranego preparatu, podajemy go w formie domięśniowych wstrzyknięć. Dokładne dawkowanie oraz ograniczenia wiekowe dla każdego z nich zawarliśmy w poniższej tabeli.
| Preparat | Kiedy szczepić na meningokoki | Szczepienie na meningokoki ile dawek |
| Nimenrix | od 6. tygodnia życia | 1 lub do 2 dla niemowląt do 6. miesiąca życia (miesiąc 0 i 2) |
| Bexsero | od 2. miesiąca życia | 2 (minimum miesięczny odstęp między wstrzyknięciami) |
| NeisVac-C | od 2. miesiąca życia | 1 lub 2 dla niemowląt do 4. miesiąca życia (miesiąc 0 i 2) |
| MenQuadfi | od 12. miesiąca życia | 1 niezależnie od wieku |
| Menveo | od 2. roku życia | 1 niezależnie od wieku |
| Trumenba | od 10. roku życia | 2 (miesiąc 0 i 6) albo 3 (miesiąc 0, 1-2 i 6) |
Jak już wspomniano, w TropicalMed przyjmujemy pacjentów od 3. roku życia. Biorąc pod uwagę, jak poważny bywa przebieg IChM, szczepionka na meningokoki dla dorosłych jest równie ważna co dla dzieci. Immunizacja w TropicalMed zapewnia od 4 do 10 lat ochrony przed inwazyjną chorobą meningokokową.
Czy warto szczepić na meningokoki?
Kraje, w których zaleca się szczepienie przeciw meningokokom (np. Niemcy, Polska) lub jest ono obowiązkowe (np. Francja), odnotowują stały spadek występowania IChM. Jest to zauważalne szczególnie w Europie – ryzyko zachorowania i poważnego przebiegu choroby jest niskie.
Po szczepieniu zalecamy spędzić 10-15 minut w poczekalni, by wykluczyć ryzyko związane ze skutkami ubocznymi. Ewentualne powikłania po szczepieniu na meningokoki obejmują najczęściej ból w miejscu wstrzyknięcia, ból głowy i mięśni, zmęczenie oraz delikatna gorączka. Dolegliwości te ustępują samoistnie maksymalnie po 3 dniach.
Zważywszy na ryzyko związane z inwazyjną chorobą (potencjalnie śmiertelną), bóle mięśniowe czy gorączka po szczepieniu na meningokoki to niewielka cena za uzyskaną ochronę. Jeśli mowa o cenach, warto zapoznać się z ofertą TropicalMed.
Jaki jest koszt szczepienia na meningokoki 2026?
Każdą wizytę w TropicalMed rozpoczyna obowiązkowa kwalifikacja medyczna za 70 zł. Osoby potrzebujące certyfikatu potwierdzającego immunizację, mogą wyrobić u nas żółtą książeczkę za 45 zł. Za pełne szczepienia meningokoki cena zależy od wybranego preparatu i schematu dawkowania, co przedstawiliśmy w poniższej tabeli.
| Typ szczepienia | Szczepionka na meningokoki cena | Szczepienie na meningokoki ile dawek |
| na meningokoki ACWY | 279 zł/dawka | 1 |
| na meningokoki typu B | 399 zł/dawka | 2 lub 3 |
Pakiet szczepienia meningokoki cena: planując podróż do afrykańskiego pasa zapalenia opon mózgowo-rdzeniowych, warto wykorzystać pakiet Afryka Centralna i Zachodnia za 1599 zł, zawierający szczepienia na meningokoki ACWY i inne najpowszechniejsze choroby w tym regionie.
Szczepionka na sepsę dla dorosłych ani nawet dla dzieci nie jest refundowana przez NFZ, co oznacza konieczność zdobycia recepty, wykupienia jej, a następnie dostarczenia preparatu do wybranego punktu szczepień. To uciążliwe i czasochłonne, a nieprawidłowe przechowywanie może też obniżyć skuteczność immunizacji. Dlatego na meningokoki szczepienie najwygodniej i najbezpieczniej jest wykonać w TropicalMed
Serdecznie zapraszamy na szczepienie przeciw meningokokom!
FAQ - często zadawane pytania
Meningokoki to inna nazwa bakterii Neisseria meningitidis. Szczepionka na meningokoki chroni przed rozwojem ciężkich powikłań zakażenia tymi bakteriami, czyli najczęściej sepsy oraz zapaleniem opon mózgowo-rdzeniowych. Oprócz nich występują inne, m.in. niewydolność nerek czy wątroby. Wszystkie mogą prowadzić do poważnej utraty zdrowia, a nawet życia. Warto się szczepić!
To zależy od wieku i wybranego preparatu (jest kilka dostępnych szczepionek). NeisVac-C – najmłodsi (2-4 miesiąc)-dwie dawki, a od 4 miesiąca-jeden zastrzyk. Bexsero-dwie dawki w dwumiesięcznym odstępie; Trumenba –2- lub 3-dawki, w zależności od zaleceń; Nimenrix–do 6 m.ż-2 dawki, natomiast dla starszych dzieci, młodzieży i dorosłych przewidziany jest jeden zastrzyk.
Szczepionkę przeciwko meningokokom należy wykonać możliwie jak najwcześniej. Aktualne wytyczne podają:NeisVac-C – można ją podawać pacjentom od 2. miesiąca życia;Bexsero – stosowana od 2. miesiąca życia;Trumenba – dla osób powyżej 10. roku życia;Nimenrix – podawana już od 6. tygodnia życia.
Szczepionka na meningokoki może dawać pewne skutki uboczne, jednak korzyść z przyjęcia jej i bycia chronionym zdecydowanie je przewyższa. Wśród łagodnych odczynów wymienia się obrzęk, niepokój i ból w miejscu wkłucia. Może on występować w różnym nasileniu, jednak przeważnie nie obserwuje się jego wzmożonego nasilenia.
Szczepionki przeciw meningokokom bazują na fragmentach bakterii, a nie całych zarazkach – dzięki temu nie mogą wywołać prawdziwej choroby. Mimo to każda wizyta szczepienna rozpoczyna się od indywidualnej kwalifikacji lekarskiej. Ryzyko skutków ubocznych (głównie rumienia i tkliwości w miejscu wstrzyknięcia) jest niskie, a korzyści ochrony przed sepsą – ogromne. Dodatkowo, GIS sprawdza każdą serię szczepionek przed dopuszczeniem do obrotu.
 Meningokoki gdzie występują?
Meningokoki gdzie występują?

